При лейкоплакии часть клеток эпителия внутренней поверхности мочевого пузыря (переходного типа) замещают клетки плоского эпителия, которые со временем роговеют и становятся неспособными защитить стенки органа от воздействия веществ, содержащихся в моче. Из-за этого возникает длительно текущее воспаление, сходное по симптомам с циститом. Лечение его обычными методами, предназначенными для терапии циститов, результата не дает, и больной вынужден долгое время принимать множество ненужных ему лекарств до тех пор, пока не будет выявлено совсем другое заболевание и назначено правильное лечение лейкоплакии мочевого пузыря.
Как можно заболеть лейкоплакией?
Нисходящим путем, из больных органов с током крови или лимфы, заболевание вызывают попадающие в мочевой пузырь стафилококки, стрептококки, кишечная палочка и другие болезнетворные микробы. Наличие в организме незалеченных очагов хронического воспаления (кариозные зубы, хронические болезни мочеполовой сферы и др.) в изобилии поставляет возбудителей различных болезней, которые и поражают клетки эпителия мочевого пузыря.
Большинство изученных случаев лейкоплакии свидетельствует о том, что пораженные ткани эпителия мочевого пузыря не склонны к злокачественным перерождениям. Благодаря этому заболевание не считается онкологическим.
Симптомы лейкоплакии мочевого пузыря
В целом симптомы этого заболевания очень напоминают признаки хронического цистита, особенно у женщин:
- чувство тяжести и тянущие боли внизу живота;
- жжение в уретре (мочеиспускательный канал);
- во время и после мочеиспускания отмечаются резь или боль по ходу уретры, в паху, во влагалище;
- характерны спазмы во время мочеиспускания с его прерыванием или невозможность полностью опорожнить мочевой пузырь (дизурия).
В отличие от острого и хронического цистита, редко наблюдаются частые позывы помочиться.
При проведении анализов мочи (общий и бактериологический) изменения и признаки патологии обычно отсутствуют. Из-за этого множество курсов лечения, предпринимаемых такими больными, оказывается неэффективными. В ряде случаев ставится диагноз гиперактивности мочевого пузыря либо подслизистого цистита. Может возникнуть подозрение и в психическом нездоровье пациента или синдроме хронической тазовой боли.
Выяснить действительное положение вещей помогает комплексное обследование, в ходе которого учитывают:
- наличие предрасполагающих факторов и причин болезни;
- жалобы пациента;
- результаты лабораторных исследований анализов крови (биохимии сыворотки: АСТ, метаболизм билирубина, показатели белкового обмена, уровня сахара, креатинина и мочевины), уровня гормонов в кровяной плазме в динамике, анализов мочи, ПЦР, мазка на флору из уретры и влагалища;
- показания УЗИ мочевого пузыря и почек;
- результаты уродинамического обследования (урофлоуметрия, цистометрия);
- результаты эндоскопии уретры и мочевого пузыря, биопсии слизистой.
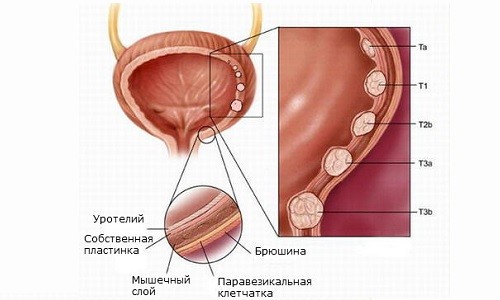
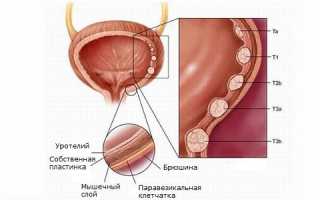
Эндоскопические исследования (цистоскопия) позволяют выяснить локализацию бляшек при лейкоплакии, степень поражения слизистой. При этом могут быть выявлены и другие заболевания либо диагноз не подтвердится. Достоинства эндоскопии заключаются в том, что при исследованиях способами компьютерной томографии и МРТ лейкоплакию невозможно диагностировать. Камера эндоскопа дает возможность увидеть непосредственно все внутренние поверхности, выяснить наличие или отсутствие характерных для лейкоплакии бляшек на них.
Лечение лейкоплакии мочевого пузыря
Комплексная терапия заболевания подразумевает применение методов противовирусного или антибактериального лечения в зависимости от вида выявленного возбудителя. В дополнение назначают иммуномодулирующие средства и препараты для гормонозаместительной терапии. Антибиотики врач подбирает индивидуально в зависимости от состояния больного и вида бактерий, вызвавших болезнь. Курс лечения лейкоплакии довольно длительный, до 2-3 месяцев.
В течение курса медикаментозной терапии неоднократно назначаются бактериологические анализы мочи, это делается для контроля течения заболевания.

Одновременно специалисты подбирают и лекарства для стимуляции собственного иммунитета человека. Здоровые клетки эпителия мочевого пузыря выделяют мукополисахаридное вещество, которое препятствует расселению бактерий и не позволяет веществам, содержащимся в моче, проникать под слизистую. При наличии большого количества переродившихся клеток эти вещества и вызывают все неприятные ощущения и расстройства мочеиспускания, а бактерии свободно расселяются по поверхности слизистой, усугубляя положение. Для облегчения состояния больного внутрь мочевого пузыря вводят аналоги мукополисахаридов (гепарин, гиалуроновую кислоту, хондроитин и др.), восстанавливая его защиту.
При нарушенном гормональном фоне или перед операцией назначают и ряд гормоносодержащих препаратов. Лечение народными средствами при такой сложной схеме терапии должно быть только дополняющим основные способы. Перед применением каких-либо трав нужно обязательно посоветоваться с врачом о необходимости и дозах. Иначе такое лечение не пойдет на пользу больному.
Поэтому самостоятельный прием лекарств, которые помогли знакомым или родственникам, никогда не поможет каждому. Самолечение в случае лейкоплакии опасно возникновением ее осложнений в виде склеротизации стенок мочевого пузыря и уретры. В результате этого ткани мочевого пузыря теряют свойственную им эластичность, уменьшается его вместимость и развивается недержание мочи. Из-за постоянной переполненности мочевого пузыря постепенно развивается и почечная недостаточность, которая является опасным для жизни заболеванием.
Хирургические способы лечения
Для лечения лейкоплакии врачам приходится прибегать и к хирургии:
- Иссечение измененной слизистой специальными инструментами называют трансуретральной резекцией (ТУР). После этого проводят терапию, которая позволяет возместить удаленную ткань. ТУР применяют и для получения образцов тканей, если это необходимо для определения методов дальнейшего лечения.
- Современным методом считается операция лазерной коагуляции. При таком способе измененные клетки сжигаются лазерным лучом высокой интенсивности. Образующаяся при этом пленка не позволяет ране кровоточить, а микроорганизмам попадать на раневую поверхность. Это ускоряет выздоровление больного и предотвращает развитие послеоперационных осложнений.
Хирургические способы лечения лейкоплакии применяют только в тех случаях, когда проводимая медикаментозная терапия не имеет эффекта.
Чтобы избежать заболевания лейкоплакией, нужно соблюдать элементарные правила безопасности при половых контактах. Вовремя вылеченные хронические воспалительные заболевания лишат бактерий возможности распространяться по организму. Своевременное посещение врачей в случаях недомогания и для профилактического осмотра даст возможность вовремя определить и вылечить гормональные сбои, циститы и лейкоплакию на ее ранних стадиях.
Частые вопросы
Какие симптомы обычно сопровождают лейкоплакию мочевого пузыря?
Симптомы лейкоплакии мочевого пузыря могут включать частое мочеиспускание, болезненное мочеиспускание, кровь в моче, а также боли внизу живота или в области мочевого пузыря.
Каковы методы лечения лейкоплакии мочевого пузыря?
Лечение лейкоплакии мочевого пузыря может включать применение противовоспалительных препаратов, антибиотиков, а также процедур, направленных на улучшение состояния слизистой оболочки мочевого пузыря.
Полезные советы
СОВЕТ №1
При появлении симптомов лейкоплакии мочевого пузыря, таких как кровь в моче, боли при мочеиспускании или частое позывы к мочеиспусканию, необходимо обратиться к урологу для проведения обследования.
СОВЕТ №2
Лечение лейкоплакии мочевого пузыря может включать в себя применение противовоспалительных препаратов, антибиотиков, а также процедуры каутеризации пораженных участков мочевого пузыря.
СОВЕТ №3
Важно следить за своим образом жизни, в том числе избегать курения, регулярно употреблять большие количества воды и придерживаться здоровой диеты для поддержания здоровья мочевого пузыря.